Cholesterin kennt jeder, die meisten verbinden es mit Arteriosklerose oder Herz-Kreislauf-Erkrankungen. Nur wenige wissen, dass Cholesterin ein lebenswichtiger Baustein ist, der zu rund 80 Prozent im Körper hergestellt wird und vielfältige Aufgaben besitzt. Doch wie so oft gilt auch hier: Allzu viel ist ungesund.
Das „Allzu viel“ besteht vor allem bei der sogenannten Familiären Hypercholesterinämie, einer genetischen Stoffwechselstörung, bei der das „schlechte“ LDL-Cholesterin oft stark erhöht ist. Hierüber aufzuklären ist eine der Aufgaben von „Cholesterin persönlich nehmen. Risiko senken zählt“ – der gemeinsamen Initiative der Deutschen Gesellschaft zur Bekämpfung von Fettstoffwechselstörungen und ihren Folgeerkrankungen DGFF (Lipid-Liga) e.V., der CholCo e.V.: Patientenorganisation für Patienten mit Familiärer Hypercholesterinämie oder anderen schweren genetischen Fettstoffwechselstörungen und Sanofi in Deutschland.
Die Laborwerte unterscheiden zwischen dem Gesamtcholesterin, dem LDL-Cholesterin und dem HDL-Cholesterin. Da sich Cholesterin in wässrigen Flüssigkeiten wie Blut nicht löst, wird es an sog. Lipoproteine gebunden. Sie bestehen aus Fett (Lipid) und Eiweiß (Protein) und transportieren das Cholesterin im Blutstrom. Lipoproteine mit niedriger Dichte heißen Low Density Lipoprotein (LDL), die mit hoher Dichte High Density Lipoprotein (HDL). Während LDL im Blut zirkuliert, kann es Cholesterin an die Gewebe und Organe abgeben, HDL dagegen nehmen überschüssiges Cholesterin aus Geweben und dem Blutstrom auf und transportieren es zur Leber zurück.
Erblich bedingte Störung
Die Familiäre Hypercholesterinämie (FH) ist eine erblich bedingte Störung des Fettstoffwechsels. Betroffene haben hohe oder sehr hohe Spiegel des „schlechten“ LDL-C im Blut, was bereits in jüngeren Jahren zu schweren Folgekrankheiten wie Schlaganfall oder Herzinfarkt führen kann. Die heterozygote (mischerbige) Form der FH (heFH), bei der nur ein Elternteil den Gendefekt vererbt, gehört zu den häufigsten angeborenen Stoffwechselerkrankungen (1 : 200 – 1 : 600), dennoch wird die Krankheit oft übersehen.
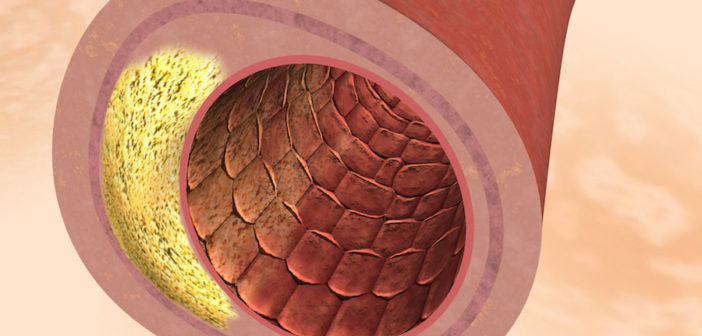
Der angeborene Gendefekt betrifft meist die LDL-Rezeptoren, die das LDL-C aus dem Blut in die Zellen einschleusen sollen. Sind diese Rezeptoren in ihrer Funktion gestört, kann nur wenig oder gar kein LDL-C in die Zellen der Organe gelangen oder in die Leber zurücktransportiert werden. Als Folge ist zu viel LDL-Cholesterin (LDL-C) im Blut vorhanden, das der Körper nicht verwerten kann. Dieser Überschuss lagert sich in den Gefäßwänden ab: es entstehen Plaques, welche zu Arteriosklerose und damit zu einem stark erhöhten Risiko für Herzinfarkt und Schlaganfall führen können.
Anzeichen selbst erkennen
Ein Zuviel an LDL-C kann sich durch typische sichtbare Ablagerungen in der Haut bemerkbar machen, die man Xanthome nennt. Diese meist gelben und unregelmäßigen Knötchen finden sich bevorzugt an den Ellenbogen sowie im Bereich der Achillessehnen und der Strecksehnen der Fingergelenke. Treten die Cholesterinablagerungen an den Augenlidern auf, spricht man von Xanthelasmen.
Diagnose: je früher, desto besser
Besteht der Verdacht auf eine FH ist der erste Schritt zur Diagnose die Messung der Cholesterinwerte im Blut. Bei einem LDL-C-Wert über 190 mg/dl (4,9 mmol/l) muss an eine FH gedacht werden. Wenn zusätzlich noch Xanthome und/oder Xanthelasmen vorliegen, wird die Diagnose noch wahrscheinlicher.
Der folgende Schritt ist noch zielführender: die Familienanamnese. Der Arzt fragt nach der Krankengeschichte von Verwandten ersten Grades, speziell nach Herz-Kreislauf-Erkrankungen oder gar Todesfällen in Verbindung mit zu hohen Cholesterinwerten. Ein bereits frühzeitig aufgetretener Herzinfarkt oder Schlaganfall – bei Frauen unter 60 Jahren, bei Männern unter 55 Jahren – erhärtet den Verdacht.
Experten sprechen sich heute für eine Früherkennung z. B. während der Untersuchungen zum Kinder- und Jugendschutz aus. Spätestens ab der U9 sollte der Arzt die Cholesterinmessung durchführen. Tut er dies nicht, sollten die Eltern eine Messung verlangen. Diese erfolgt aus einem Blutstropfen aus der Fingerbeere, wird von den Krankenkassen bezahlt und kann in den allermeisten Praxen vorgenommen werden. Das Ergebnis liegt innerhalb weniger Minuten vor und kann entscheidend für das gesamte Leben sein.
Konsequente Therapie
Basis der Therapie, die eine Senkung der LDL-C-Werte zum Ziel hat, sind eine Ernährungsumstellung und Bewegung. Dies allein ist jedoch meist nicht genug, um die Werte entsprechend der empfohlenen Zielwerte
zu senken. Denn bei der FH muss der LDL-C-Wert aufgrund der hohen Ausgangswerte und des bestehenden hohen kardiovaskulären Risikos unter 100 mg/ dl (2,5 mmol/l) und bei bestehenden weiteren Risikofaktoren wie eine vorangegangene Herz-Kreislauf-Erkrankung sogar unter 70 mg/dl (1,8 mmol/l) gesenkt werden. Daher ist zusätzlich eine medikamentöse Therapie notwendig. An erster Stelle stehen dabei die so genannten Statine. Um das Herz-Kreislauf-Risiko zu senken, ist eine konsequente und dauerhafte Therapie erforderlich, denn die Grunderkrankung FH lässt sich nicht heilen, sodass die LDL-C-Werte nach Absetzen der Therapie wieder ansteigen.